Методы лучевой диагностики: такие похожие и такие разные!
Содержание:
- Рентгенодиагностика: с чего все начиналось?
- Рентгенография сегодня
- Флюорография
- Маммография
- Ангиография
- Компьютерная томография (КТ)
- Маммография с томосинтезом
- Конусно-лучевая компьютерная томография (КЛКТ)
- Ультразвуковое исследование (УЗИ)
- Магнитно-резонансная томография (МРТ)
- Сцинтиграфия
- Какой из методов сканирования самый лучший?
Трудно представить, что когда-то врачи лечили пациентов в буквальном смысле «вслепую», потому что исследовать внутренние органы без операции не представлялось возможным. Сегодня для диагностики внутренних органов доктору не нужно брать в руки скальпель. Заглянуть внутрь человеческого организма и найти причину недомогания бесконтактным способом помогает лучевая диагностика. Исследование предполагает аппаратное сканирование организма с помощью излучений различных видов. Результатом диагностики является изображение органов и тканей – черно-белое или цветное, плоскостное или 3D. Оно может быть аналоговым – на пленке или цифровым – на компьютере и диске.
Какие именно методы лучевой диагностики популярны сегодня, как они работают, что показывают и чем отличаются – об этом мы подробно поговорим в статье.
Рентгенодиагностика – с чего все начиналось?
Просвечивание тела рентгеновскими лучами стало первым способом прижизненного изучения внутренних органов. Удивительные свойства этого излучения миру явил немецкий физик Вильгельм Рентген. Осенним вечером 1985 года он, как всегда, проводил научные опыты в своей лаборатории, а именно – изучал свойства новых катодных лучей. Пропустив их сквозь свою руку, физик с удивлением заметил, что те образовали очертания костей на фотопластине. Оказалось, что ткани организма поглощают рентгеновские лучи по-разному: задерживаются в плотных и проходят сквозь мягкие и воздушные.

Интересный факт:
В 1901 г. Рентгену за открытие рентгеновских лучей была присуждена Нобелевская премия. Ученый стал первым физиком, получившим эту высокую награду. Но этот удивительный человек не потратил на себя ни доллара — всю сумму он передал Вюрцбургскому университету на развитие науки и поддержку молодых ученых.
Вскоре об ученом и его рентгеновских лучах заговорил весь мир. Стало понятно: физик дал в руки врачам мощнейший инструмент диагностики. Рентгенография быстро стала популярной. Сначала исследование помогало врачам определять переломы, болезни костей и легких. Позднее, начиная с 1920-х годов, рентген стали использовать и для изучения полых органов (желудок, пищевод, кишечник, маточные трубы, мочевой пузырь и пр.). Перед таким исследованием больным давали раствор соли бария, а позже и другие рентгеноконтрастные вещества, непроницаемые для рентгеновских лучей и безопасные для организма.
Рентгенография сегодня
Сегодня рентгенография остается востребованной в самых разных областях медицины. Все потому, что исследования просты в проведении, стоят относительно недорого и позволяют быстро изучить разные области. К тому же метод остается высокодоступным – рентген аппараты сейчас есть практически во всех больницах. Ограничивающий фактор здесь только один – это лучевая нагрузка. Из-за нее исследование нельзя назначать часто, а еще не рекомендуется проводить беременным и маленьким детям.
Старейший метод сканирования не просто не утратил своей популярности, а наоборот продолжил развиваться и разрастаться. Со временем от рентгенографии «отпочковались» исследования определенных областей и заболеваний, став полностью самостоятельными методами диагностики.
Флюорография
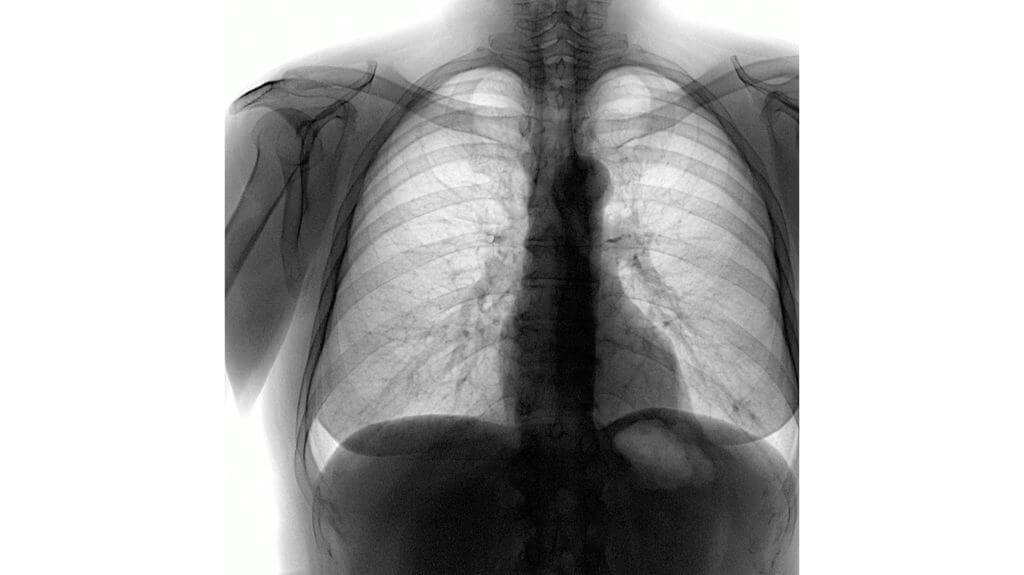
Флюорография – это упрощенный метод рентгенодиагностики, который используется для профилактических исследований органов грудной клетки, в первую очередь легких. Проходить обследование нужно всем, начиная с 15 лет, с периодичностью 1 раз в 2 года, чтобы исключить туберкулез и онкологию.
Если сравнивать со стандартной рентгенографией, то флюорография обходится дешевле, однако уступает ей в качестве снимков. Исследования достаточно, чтобы заподозрить болезнь, но для получения точной клинической картины врач все равно назначит рентген, КТ или МРТ.
Маммография
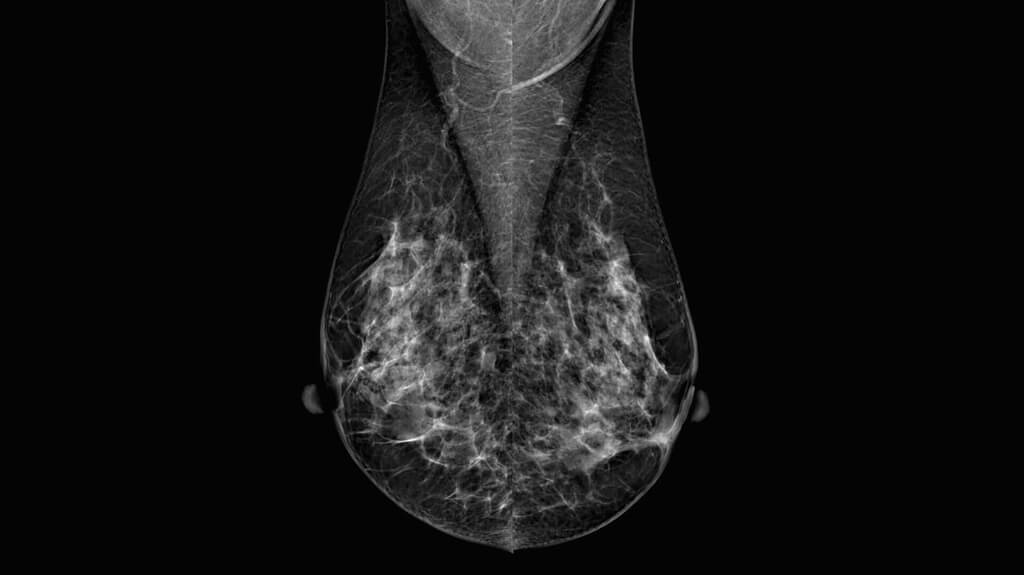
Маммография – рентгеновское обследование молочных желез у женщин для профилактики и выявления рака груди. К сожалению, в последние годы онкозаболевания молочных желез встречаются все чаще. По этой причине всем женщинам после 40 лет нужно проходить это обследование каждые 2 года с использованием маммографов. Дамам до 40 лет чаще назначают УЗИ – этот метод безопасен, к тому же у молодых девушек молочные железы более плотные, что затрудняет диагностику.
Ангиография
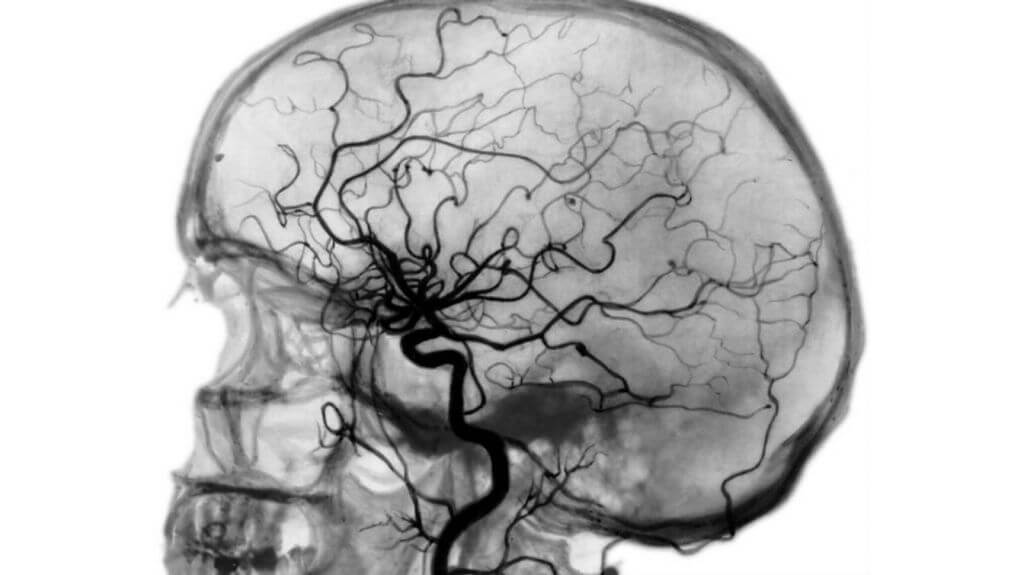
Ангиография исследует кровеносные сосуды изнутри, «просвечивая» их рентгеном. Врач вводит в кровеносную систему человека рентгеноконтрастное вещество. По тому, как оно распределяется по сосудам, доктор определяет разные нарушения: сужение, расширение или полную остановку тока крови в изучаемой области. Исследование проводится при подозрении на состояния, угрожающие жизни: инсульт, опухоль, атеросклероз или аневризму.
Ангиография – процедура достаточно серьезная и инвазивная. Она имеет противопоказания (инфекции, воспаления, почечная и печеночная недостаточность, беременность) и, в отличие от других типов сканирования, требует подготовки. Пациент заранее сдает флюорографию, лабораторные анализы и приходит на исследование натощак.
Компьютерная томография (КТ)
Томография остается крупнейшим технологическим прорывом в изучении человеческого тела и диагностики. Чтобы заглянуть внутрь человеческого тела, КТ, как рентгенодиагностика, задействует рентгеновские лучи. Но если в первом случае врач видит на снимке суммарную 2D проекцию всех органов, через которые проходили лучи, то компьютерная томография дает послойное изображение зоны интереса. Если говорить простым языком аппарат «тонко нарезает» область или часть тела в любых плоскостях. Каждый из кусочков врач может «покрутить» на мониторе и изучить со всех сторон. Но это еще не все – из полученных фрагментов программа при необходимости собирает полное 3D изображение изучаемого органа или части тела.
Историческая справка
Изобретение томографа предвосхитил не только Вильгельм Рентген со своим гениальным детищем, но и наш великий соотечественник Николай Пирогов, который еще в 18 веке изучал взаимное расположение органов тела, послойно разрезая их в разных плоскостях. Однако сконструировать этот технически сложный аппарат с высокочувствительными детекторами и усовершенствованным ПО стало возможным только в 20 веке. Первый рентгеновский компьютерный томограф «ЭМИ-сканер», который успешно прошел испытания в 1972 году, – дело рук британского инженер-физика Г. Хаунсфилда. Высокоточный метод быстро взяли на вооружение врачи-диагносты, и сегодня он используется в самых разных областях медицины.
Компьютерный томограф превосходно «видит» легкие – лучше рентгена и МРТ. Метод хорош в диагностике болезней почек, разных опухолей, в том числе с метастазами. Из-за высокой точности и скорости КТ остается исследованием №1 для работы с тяжелыми пациентами с инсультами и травмами. Вот почему эти аппараты часто ставят в приемные отделения крупных больниц. Ограничения у компьютерной томографии тоже есть: во-первых, это большая лучевая нагрузка на пациентов (больше, чем при рентгене), во-вторых, высокая цена (в 3-4 раза выше, чем на рентгеновские обследования), в-третьих, сложности с доступностью. При высоком спросе на процедуры, а такое было не раз во время пиков коронавируса, быстро пройти КТ не получится.
Как и рентгенография, компьютерная томография непрерывно развивается. И последними достижениями, которые без преувеличений произвели эффект взорвавшейся бомбы в научном сообществе, стало появление 2 новых методов диагностики.
Маммография с томосинтезом

Сегодня это одних из самых точных и информативных методов исследования молочных желез при подозрении на опухоль. Тонкие срезы тканей, которые получает врач, и высокое разрешение самих изображений – комбинация, которая не оставляет шансов раку даже на начальных стадиях. Исследование стоит в 2-3 раза дороже обычной маммографии. Сегодня такую процедуру можно пройти в специализированных диагностических и онкоцентрах на аппарате для маммографии с томосинтензем.
Конусно-лучевая компьютерная томография (КЛКТ)
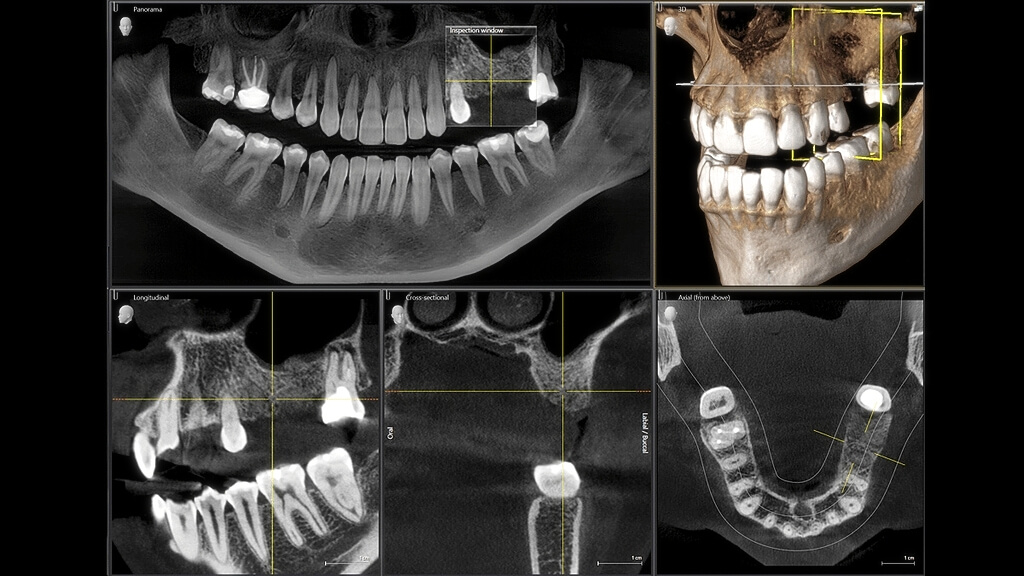
Этот новейший метод диагностики определяет болезни зубов и челюстно-лицевого аппарата, начиная с самых ранних стадий, а также помогает врачу планировать лечение.
Конусно-лучевая томография (некоторые ее называют стоматологической или дентальной) появилась не так давно и уже уверенно «целится» в стандарты диагностики. Процедура быстро проводится и дает максимально точную информацию о строении, состоянии и соотношении зубов, костей лица, костей и суставов верхней и нижней челюсти. Аппарат КЛКТ прекрасно «видит» нервы, сосуды и пазухи в этой области. Диагностика стоит недешево, однако без этого обследования сегодня не обходится ни имплантация, ни установка брекет-систем, ни лечение сложных зубов. А еще метод позволяет строить объемные модели, что важно для изготовления качественных зубных протезов.
Интерес к КЛКТ проявляют и ЛОР-врачи – сегодня этот один из самых лучших способов диагностики гайморита и других синуситов. Пластические хирурги часто направляют пациентов на конусно-лучевую томографию перед выполнением операций на лице: риноплатики, коррекции скул и подбородка и прочих.
Ультразвуковое исследование (УЗИ)
Сегодня ультразвуковые исследования – нестареющая классика. Метод дает большое количество информации и относится к самым доступным и безопасным. УЗИ проводится для исследования плода, гинекологических, урологических, эндокринных, сосудистых и болезней ЖКТ. Работает УЗИ-аппарат следующим образом: он испускает звуковые волны и по отражению волн определяет границы, плотность и другие характеристики исследуемых органов.
Историческая справка
Путь ультразвука (УЗ) в медицинскую диагностику был тернист. Долгое время ультразвук использовали для поиска дефектов в металле, а в медицину он изначально попал как лечебное физиотерапевтическое средство. В диагностических целях первый раз УЗ применил невролог Карл Дуссик. С его помощью доктор изучал структуры мозга у человека. Как это часто бывает, первый блин вышел комом: врач неверно интерпретировал результаты, сочтя кость черепа мягкой опухолью. Зато вторая попытка прошла вполне удачно. В 1949 г. Джон Уайлд с помощью УЗИ смог правильно оценить толщину стенок кишечника у своего пациента.
В случае УЗИ качество диагностики зависит и от аппарата, и от умений врача. Так, опытный специалист, используя систему последнего поколения, сможет заподозрить опухолевый процесс даже на самой начальной стадии. Из-за своей безвредности УЗИ активно применяется у детей и беременных и как дополнительный метод к другим, более «тяжелым» видам сканирования.
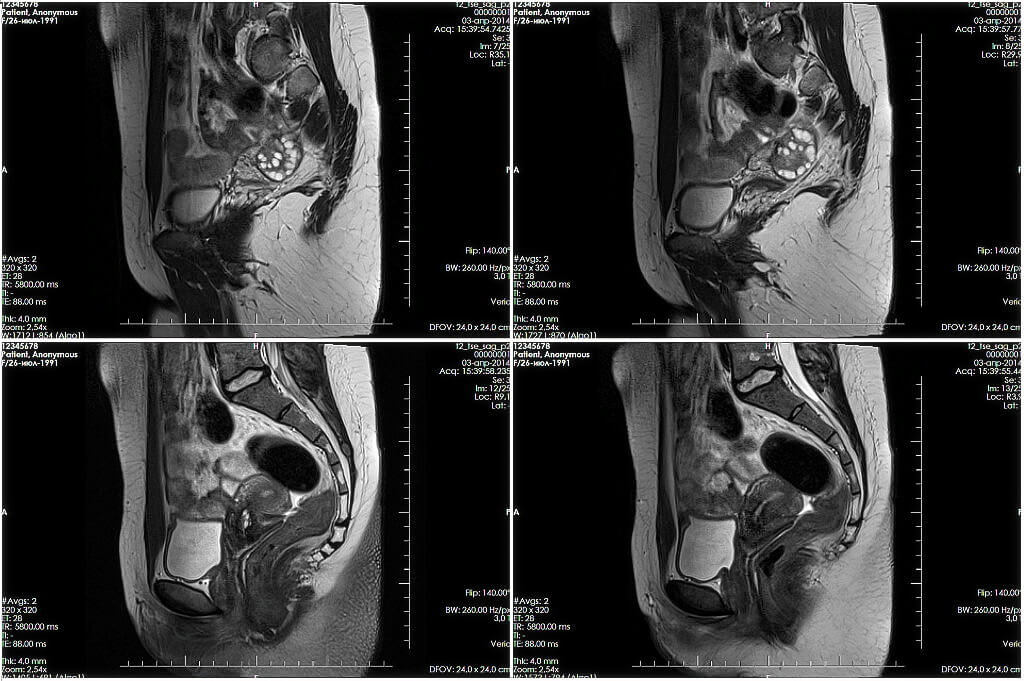
Магнитно-резонансная томография (МРТ)
Магнитно-резонансная томография появилась почти одновременно с компьютерной: в 70-х годах 20 века. Как и КТ, МРТ отображает четкие срезы нужных органов в разных плоскостях в виде контрастных черно-белых картинок и делает возможным получение 3D модели органов. По информативности и точности магнитно-резонансная томография не уступает (и где-то даже превосходит) КТ. По безопасности метод затмевает рентгенодиагностику, так как «не облучает пациентов».
Томограф представляет собой большой магнит определенной мощности. Изображения органов и тканей он строит, оценивая скорость их реакции на электромагнитные волны, которые он излучает. Чаще всего в клинической практике встречаются 1.5 Тл томографы, в большинстве случаев они дают исчерпывающую информацию о структуре тканей и органов. Показания к МРТ обширны. Это и заболевания внутренних органов, и сосудистые нарушения, и опухоли. Но явные преимущества магнитно-резонансная томография имеет при изучении патологий суставов, диагностике заболеваний головного мозга, спинного мозга, органов малого таза.
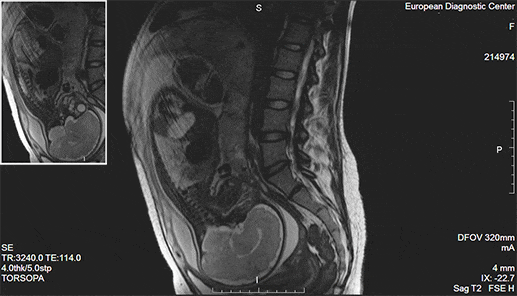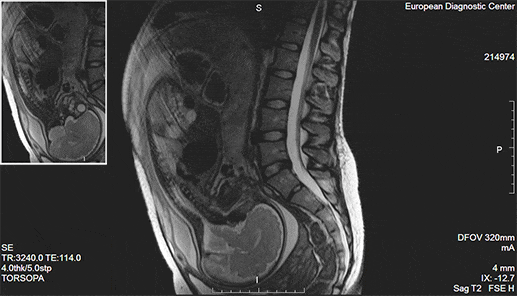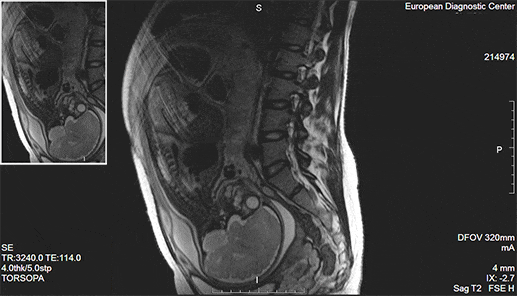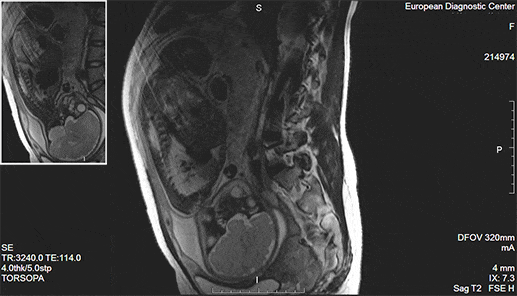
МРТ определенно перехватил бы пальму первенства у КТ и рентгена, если бы не одно серьезное «но» – исследование проводится в закрытом пространстве и длится больше часа. По этой причине оно не подойдет тяжелым пациентам, людям с клаустрофобией и психическими расстройствами. Процедуру нельзя проводить и тем, у кого есть электронные и металлические конструкции в теле, – электромагнитные волны могут нарушить их работу и положение.
Радионуклидная диагностика
Пожалуй, это самый необычный метод сканирования организма. Во всех остальных случаях источник излучения находится снаружи, и только при радионуклидной диагностике — внутри тела. Микродозу радиоактивного вещества пациент получает в виде препарата, чаще всего через вену. Попадая в организм, изотопы накапливаются в нужном органе. Об их распределении врач судит по изображению на мониторе компьютера. Исследование под названием «Сцинтиграфия» выдает информацию в виде цветных 2D изображений. По двумерной картинке врач узнает, есть ли у пациента аномальные изменения в органе, какие и как сильно они выражены. Усовершенствованный метод «Позитронно-эмиссионная томография (ПЭТ)» воссоздает изображение нужной области в 3D-формате. С его помощью доктор замечает даже небольшие патологические очаги размером 4-5 мм, без ошибок определяет их положение и границы.
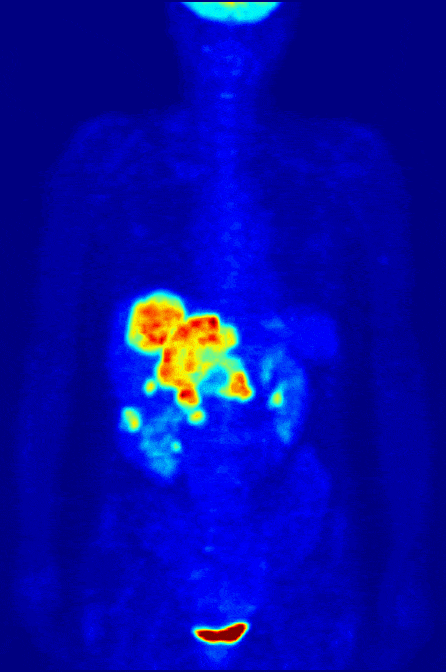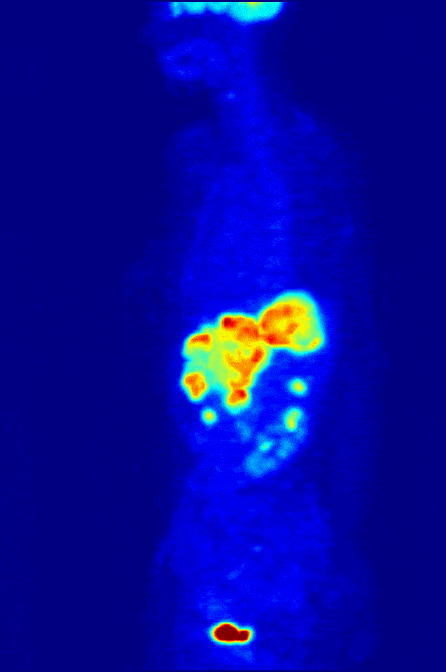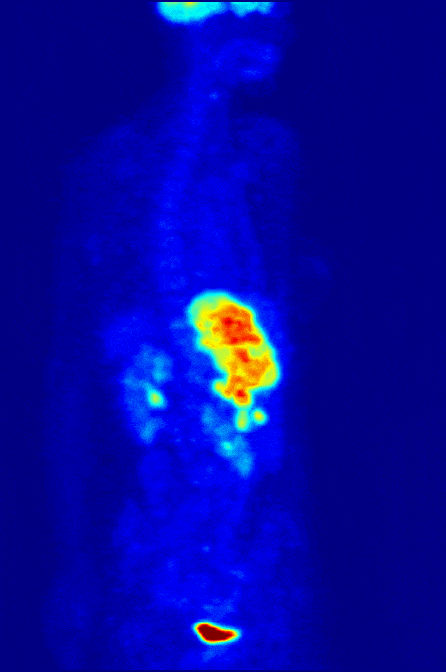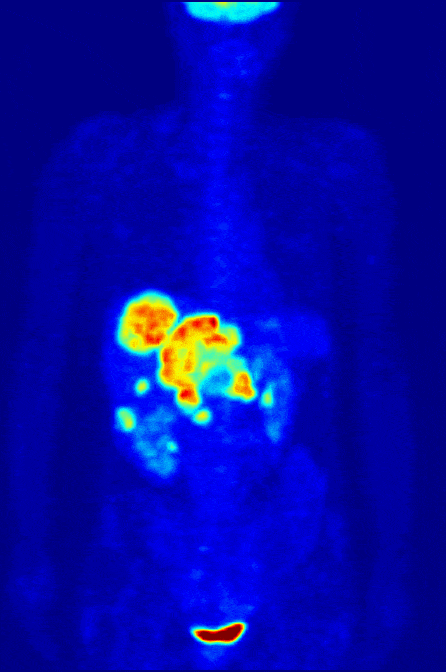
Если сравнивать с другими способами лучевой диагностики, сцинтиграфия и ПЭТ выполняются намного реже. В крупных городах каждый год проводятся миллионы рентгенографий, десятки миллионов УЗИ и только 100-200 тысяч радионуклидных исследований. Так происходит из-за узкого спектра показаний. Как правило, исследование назначается пациентам с онкологическими болезнями. Радионуклидная диагностика помогает врачу определять особенности роста опухолей щитовидной железы, костей, печени и других органов, а еще отслеживать результаты лечения.
Какой из методов сканирования самый лучший?
Ни один из видов лучевой диагностики нельзя назвать универсальным или самым эффективным. В каждом конкретном случае врач будет выбирать определенный способ, опираясь на жалобы и состояние пациента, сопутствующие болезни и, конечно, область исследования. Так, при плановом обследовании органов малого таза и суставов врач предпочтет УЗИ и МРТ, при болезни органов грудной клетки или острой травме – рентген и КТ, при планировании установки имплантов – конусно-лучевую томографию.|
Дата актуализации
|
14.08.2024 |
